PATIENTEN-INFORMATION: Implantate für das Herz-Kreislauf-System
ENGLISH
Checkliste für Patienten vor einer Schrittmacherimplantation
Herz und Blutzirkulation
Wofür? (Indikationen)
Implantate für das Herz helfen bei
1. Strukturellen Herzerkrankungen als
1.1 Partieller Herzersatz,
1.2 Hybride Herzunterstützungssysteme,
1.3 Gesamtkunstherz,
1.4 Gefäßersatz, -stützung.
2. Anormalen Herzrhythmen (künstlicher Herzschrittmacher).
Andere Unterscheidungskriterien:
– Pulsierende herzunterstützende Systeme
– Nicht pulsierende herzunterstützende Systeme
1. Strukturelle Herzkrankheiten
1. 1. Partieller Herzersatz (VHD=Valvuläre Herzerkrankung)
- Schwere Aortenstenose (AS)
- Aortendissektion (AD)
- Bikuspidale Aortenklappe
- Rheumatische MS (Mitralstenose)
- MR (Mitralinsuffizienz)
- TR (Tricuspidalklappenerkrankung)
- Pulmonalklappenerkrankung
- Mischklappenerkrankung
- Patienten mit Klappenprothesen
- Symptomatische Herzerkrankung aufgrund einer schweren nativen Aortenstenose oder Versagens
- Dilatierte aufsteigende Aorta in Kombination mit einer Klappenpathologie
- Linksventrikuläre Dysfunktion
- Aortenklappenerkrankung, die eine hämodynamische Belastung verursacht, die ausreicht, um die Struktur oder Funktion des linken Ventrikels zu beeinträchtigen
- Vergrößerung des linken Ventrikels (Fallschirmimplantat)
Patienten, die eine Operation zum Aortenklappenersatz nicht vertragen, können für einen weniger invasiven Ansatz TAVI oder TAVR (Transkatheter-Aortenklappenimplantat) in Frage kommen.
Zusammenfassung der Empfehlungen für die Wahl der Prothesenklappe (Nishimura, englisch)
Eine mechanische Prothese ist bei AVR oder MVR bei Patienten im Alter von < 60 Jahren sinnvoll, bei denen keine Kontraindikation für eine Behandlung mit Antikoagulationstherapie besteht.
Eine Bioprothese wird bei Patienten jeden Alters empfohlen, bei denen eine Behandlung mit Antikoagulanzien kontraindiziert ist, nicht angemessen gehandhabt werden kann oder nicht erwünscht ist.
Eine Bioprothese ist bei Patienten im Alter von über 70 Jahren sinnvoll. Bei Patienten zwischen 60 und 70 Jahren ist entweder eine bioprothetische oder mechanische Klappe sinnvoll.
1.2 Hybride Herzunterstützungsgeräte
Zur Überbrückung der Zeit bis zu einer Herztransplantation oder zum dauerhaften Ersatz des Herzens, falls eine Herztransplantation nicht möglich ist:
Linksventrikuläres Assistenzgerät (LVAD) Rechtsventrikuläres Assistenzgerät (RVAD) Biventrikuläres Assistenzgerät (BiVAD)
1.3 Künstliches Herz
Zur Überbrückung der Zeit bis zu einer Herztransplantation oder zum dauerhaften Ersatz des Herzens, falls eine Herztransplantation nicht möglich ist
Total Artificial Heart (TAH), Prototypen, Erfahrungen aus Einzelfällen
1.4 Blutgefäße
- Intrakranielle Aneurysmen
- Verkleinerte Gefäßdurchmesser (z.B. Halsschlagader, Carotis)
- Gefäßverschluss
- AS (Aortenstenose)
- AR (Aortenrückfluss)
- Der Ersatz der Aortenklappe durch ein pulmonales Eigentransplantat (Ross-Prozedur) kann bei jungen Patienten in Betracht gezogen werden, wenn eine VKA-Antikoagulation kontraindiziert oder unerwünscht ist (Nishimura).
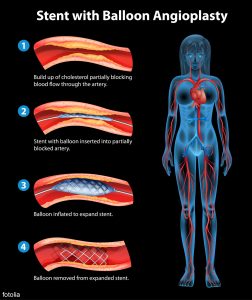
Stent Angioplastik
2. Anormale Herzrhythmen (künstlicher Herzschrittmacher)
Bradykardie, Arrhythmie, Herzblockade, angeborene Herzerkrankungen.
Wenn der Herzschlag zu langsam oder unregelmäßig ist.
Kann mit einem internen Kardioverter-Defibrillator (ICD) kombiniert werden.
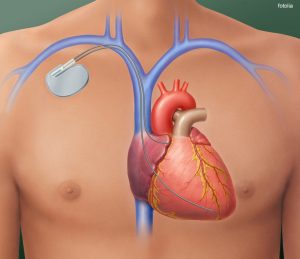 Herz mit implantiertem Schrittmacher
Herz mit implantiertem Schrittmacher
Zahlen
Weltweit sind etwa 4.000 LVADs implantiert.
American Heart Association (USA/AHA):
– 480.000 PCI procedures (2014, AHA)
– 3.244 Herztransplantate (2014, AHA)
– 106.000 Herzklappenersatz (2006)
In den USA werden 2019 koronare Herzerkrankungen bei etwa 1.055.000 Menschen erwartet, davon 720.000 neue und 355.000 wiederkehrerende.
Schrittmacher weltweit (2009): 1.14 Mio (2014, statista), USA 351.000 (2014, AHA)
1 von 2.9 Todesfällen in den U.S.A. hat mit Herzerkrankungen zu tun (AHA, 2011)
Von 2006 bis 2016, nahm die Todesrate durch CVD um 18.6% und durch koronare Herzerkrankungen um 31.8% ab.
Deutschland 2017:
– 344 Herztransplantationen (2019/statista)
– 105.751 Herzschrittmacher/ statista).
Zeiten
Strukturelle Therapien: sehr unterschiedlich je nach Art und Umfang der Operation.
Herzschrittmacher: Krankenhausaufenthalt von mehreren Stunden bis zu Tagen.
Kontraindikationen
- verhaltensbedingt
- Keine, geringe Mitarbeit
- medizinisch
- Begleiterkrankungen, die den erwarteten Erfolg ausschließen.
Sterberaten: z.B. Euroscore (STS-Risikoschätzung), Verfahrensspezifische Behinderungen, Herzinfektionen, Geringe Lebenserwartung
- Begleiterkrankungen, die den erwarteten Erfolg ausschließen.
- während der Operation n/a
Risiken
- während der Operation
- Undurchführbarkeit, Probleme mit der Allgemeinanästhesie, Tod
- kurzfristig kein Nutzen
- langfristig kein Nutzen
- Einschränkungen
- Begleitende medizinische Behandlung, Nachsorge.
- Herzschrittmacher: Vermeiden Sie intensive Magnetfelder, Kontaktsportarten, elektrische Störungen können auftreten (z.B. bei Magnetresonanztomographie MRI, Radiofrequenzen, transkutane elektrische Nervenstimulation TENS, therapeutische Bestrahlung, Diathermie, elektrische Werkzeuge)
- Mehr
Fehler
n/a, viele Variable
Material
- Kunstherz
- Pumpe
- Titan-Aluminium-Vanadium Legierung
- Polyester
- Polyurethan
- Porcine
- Batterie
- Gefäßersatz
- Pumpe
- Strukturelle Implantate (Klappen, Expandierer, Öffner…..)
- autolog
- Pulmonalklappen (z.B. “Ross” Operation)
- allogen
- Humanklappen
- xenogen
- Perikard (Rind)
- Sorin pericardiale Klappen
- Gewebe für Herzklappen
- Kollagen
- Perikard (Rind)
- alloplastic
- biodegradierbar
- Polyorthoester
- Polyanhydride
- Polyester (biodegradable)
- autolog
- Implantierbare Schrittmachersysteme (Schrittmacher, Defibrillator, Cardioverter, CRT Cardiac Resynchronization Therapie, CRT-D, implantierbarer Cardioverter-Defibrillator (ICD)
- alloplastisch
- Generator (Widerstände, Dioden, Kondensatoren, Halbleiter, Kabel, Titan)
- Batterie (Lithium, Jod)
- Elektroden
- alloplastisch
Statistik
Aortic valve operations: 80% of patients had a predicted risk of mortality (PROM) of <4% and actual mortality rate of 1.4%, the remaining 20% had a higher risk (2002 – 2010).
Literatur
- Grundlagen
- 2014 AHA/ACC guideline for the Management of Patients with Valvular Heart Disease (find more guidelines, recommendations on page e63)
- Pocket Guides of the Canadian Cardiovascular Society
- The German Aortic Valve Registry (GARY): in-Hospital outcome
- Probleme
- Wissenschaft/Zukunft
Medizinische Gesellschaften
![]()
![]()
Nutzen Sie die Informationstaste oder den Doktor-Finder auf den Seiten der deutschen wissenschaftlichen Gesellschaften (societies). Diese zeigen, wo Sie weitete Informationen finden.
Kritik
Heart stents still overused (NYT, 2013)
Ausgewählte Patienteninformationen
Angioplasty Patient Center Artificial Pacemaker
(1) Artificial Pacemaker
(2) Atrial Fibrillation
(3) Herzschrittmacher – Welche Geräte stören die Funktion
Carotid Artery Stent (Medline)
Cholesterol (AHA)
Heart Failure Matters (multilingual)
Heart Valve Disease (University of Michigan)
Implantation eines ICD- oder CRT-Systems (german)
Risks of having a stent (NIH)
Sudden cardiac death (AHA)
Neue Herzklappe
Register für Patienten
Internationale Herzschrittmacher-Patientenausweise (digital oder in Papierform) enthalten Informationen wie Patientendaten (u.a. Primärsymptom, EKG, Ätiologie), Herzschrittmacherzentrum (Arzt, Krankenhaus), IPG (Rate, Modus, Datum der Implantation, Hersteller, Typ) und Elektrodentyp.
Haftungsausschluss
Die Informationen und Links auf dieser Seite sind mit Sorgfalt zusammengestellt. Dennoch kann Implant-Register keine Verantwortung für die gegebenen Informationen, deren Inhalt oder deren Aktualität übernehmen. Das gilt auch bei verlinkten Seiten. Mit einem Beitrag können Sie helfen, wobei Sie uns die Entscheidung überlassen, ob wir ihn veröffentlichen oder nicht. Seien Sie vorsichtig mit den Schlussfolgerungen für sich selbst, überprüfen Sie im Zweifelsfall doppelt. Bedenken Sie, dass medizinische Lösungen immer individuell sind und mit einer ausgebildeten medizinischen Person gefunden werden müssen.